Skalierung 1: keine Störung
Skalierung 2: leichte Störung mit Hilfsmittel zu kompensieren
Skalierung 3: mäßige Störung personelle Hilfe erforderlich
Skalierung 4: schwere Störung, vollständiger Ausfall oder Hilfsbedürftigkeit
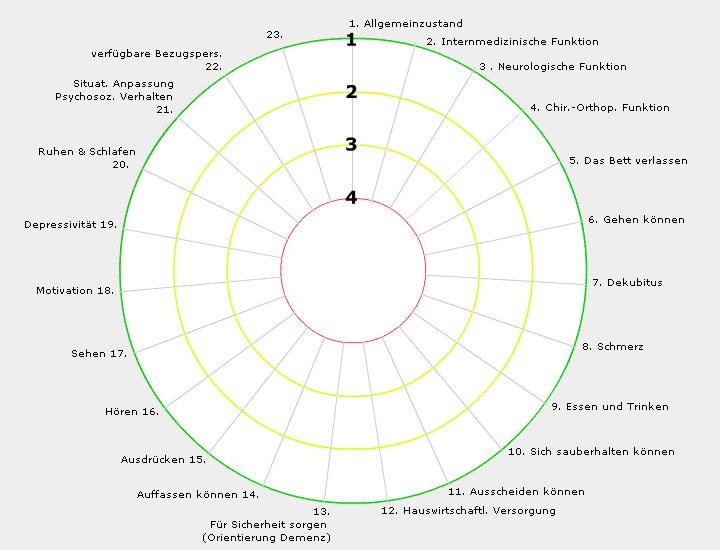
1. Allgemeinzustand
Der Allgemeinzustand beschreibt den körperlichen und geistigen Gesamtzustand des Patienten und ist ein erster allgemeiner Eindruck. Die Beurteilung erfolgt überwiegend durch Inspektion und Beobachtung der Verhaltensweise. Der erste Eindruck basiert auf der Abfrage der Vitalzeichen wie Atmung und Bewußtseinszustand, aber auch der Sprache, Mimik, Stimmung, Körpergeruch, Körperhaltung, Ernährungszustand oder Konstitutionstyp. Die Assessmentvariable Allgemeinzustand ist auch ein persönlicher allgemeiner Eindruck des Untersuchers. Die Einteilung wird in 4 Schweregradstufen vorgenommen (1: gut, 2: mäßig reduziert, 3: deutliche reduziert, 4: vital gefährdet).
Der Allgemeinzustand kann jedoch auch als Abschätzung des allgemeinen Gesundheitszustandes mit der Frage nach der individuellen Lebenserwartung verstanden werden. In der Geriatrie finden neben der rein gesundheitlichen Problematik auch die körperlichen oder geistigen funktionellen Störungen Berücksichtigung, die für Entscheidungen zur Durchführung einer Therapie weitaus maßgeblicher sind als der rein medizinisch-biologische Gesundheitszustand. Erst die Abfrage aller medizinischen, funktionellen, psychischen und sozialen Bereiche erlauben eine adäquate Einschätzung. Die Rosette "Pflegegesetzadaptiertes geriatrisches Basisassessment - PGBA" liefert ein Funktionsprofil in dem die Belange des alten Patienten ganzheitlich zur Betrachtung kommen.
Der Karnofsky-Index ist ein standardisierter, international anerkannter Score, der sowohl "Leistungsfähigkeit" als auch "Allgemeinbefinden" des Patienten ausdrückt. Er bietet häufig die Entscheidungsgrundlage für das weitere diagnostische und therapeutische Vorgehen, liefert aber auch wichtige Informationen zur Verlaufsbeobachtung des Allgemeinzustand unter laufender Therapie (z.B. Chemotherapie).
Der Charlson-Komorbiditätsindex basiert auf den Kenntnissen einer Studie aus dem Jahre 1987. Die Studie untersuchte die prognostische Relevanz für eine 10-Jahres-Überlebensrate hinsichtlich der bestehenden Begleiterkrankungen. Die Anzahl der Begleiterkrankungen beeinflusst die Lebenserwartung oft so stark, dass eine aggressive Therapie (Chemotherapie) nicht ratsam ist. Das Alter allein ist kein sicheres Entscheidungskriterium. Für die Einschätzung einer Therapie (z.B. Tumortherpie, Chemotherapie) ist die Lebenserwartung und die Lebensqualität geriatrischer Patienten von entscheidender Bedeutung.
2. Intermedizinische Funktion
Mit steigender Lebenserwartung und Zunahme des individuellen Lebensalters steigt auch das Risiko mehrere Krankheiten gleichzeitig zu erwerben. Die sogenannten Zivilisationskrankheiten wie Bluthochdruck, Zuckerkrankheit oder Übergewicht führen im hohen Lebensalter bei langer Einwirkzeit häufig zu typischen Folgestörungen wie Herzinfarkt, Schlaganfall, Durchblutungsstörungen der Beine, Sehstörungen, etc.. Bei der Behandlung internistisch-medizinischer Krankheitsbilder im hohen Lebensalter ist neben der kompetenten medizinischen Betreuung die möglichst vollständige Wiederherstellung persönlicher Autonomie, die Beseitigung funktioneller Defizite sowie die Besserung der Lebensqualität oberstes Ziel in der Geriatrie. Um eine annehmbare Lebensführung zu ermöglichen werden z.B. bei hochbetagten Diabetikern Blutzuckereinstellungen mit anderen Zielwerten vorgenommen (Leitlinie der Deutschen Diabetes Gesellschaft und Deutschen Gesellschaft für Geriatrie), damit der Umgang mit der Erkrankung praktikabel wird. Die Kenntnis und die Gewichtung einer geriatrie-spezifischen Polypharmakotherapie (Medikamentöse Mehrfachtherapie) einschließlich häufiger Neben- und Wechselwirkungen ist eine weitere Kernkompetenz geriatrischer Medizin.
Die häufigsten internistisch-medizinisch Krankheitsbilder in der Geriatrie
- Herzerkrankungen
- Herzinfarkt
- Herzschwäche
- Herzrhythmusstörungen (häufig Vorhofflimmern)
- Herzklappenfehler (Aortenstenose, Mitralinsuffizienz)
- Lungenerkrankungen
- Chronische Bronchitis
- Lungenentzündungen (häufig durch Aspiration)
- Lungenembolie
- Magendarmerkrankungen
- Magen-Zwölffingerdarm-Geschwüre (häufig mit Inappetenz)
- Magen-Darm-Blutungen
- Durchfallerkrankungen
- Darmverstopfung (Obstipation)
- Darm-Tumore
- Erkrankungen der Gallenblase und Gallenwege
- Arterielle und venöse Durchblutungsstörungen
- Beinvenenthrombosen
- Arterielle Verschlusskrankheit der Beine
- schwere Infektion
- Lungenentzündungen
- Harnwegsentzündungen (Blasenentzündungen, Nierenbeckenentzündungen)
- Blutvergiftung (Sepsis)
- Nierenerkrankungen und Harnblasenerkrankungen
- Chronische Nierenschwäche (häufig Folge von Bluthochdruck oder Zuckerkrankheit)
- Nierenaufstau bei Blasenschwäche oder Entleerungsstörungen
- Harninkontinenz (Blasenschwäche)
- Elektrolytstörungen (häufig Natriummangel)
- Mangelernährung
- Flüssigkeitsmangel (Exsikkose) und deren Folgestörungen
- Eiweißmangelzustände bis hin zum Marasmus
- Allgemeine Körperabwehschwäche
- Erkrankungen der Blutbildenden Organe
- Stoffwechselerkrankungen
- Zuckerkrankheit (Diabetes meist mit Folgeschäden)
- Fettstoffwechselstörungen
- Gicht
- Übergewicht
- Schilddrüsenerkrankungen und Erkrankungen des Magen-Darmtrakts.
Die apparative Ausstattung der Abteilung erlaubt die Diagnostik und Therapie nahezu aller internistischen Alterserkrankungen. Besteht darüber hinaus ein zusätzlicher diagnostischer oder therapeutischer Interventionsbedarf, erfolgt die weitere Behandlung durch unsere Fachabteilungen in Bochum Mitte.
3. Neurologische Funktion
Alterstypische Veränderungen betreffen auch das Nervensystem. So kommt es mit zunehmendem Alter in individuell unterschiedlicher Ausprägung zum Verlust von Nervenzellen, zu einer verzögerten Nervenleitgeschwindigkeit oder zum Nachlassen des Reaktionsvermögens. Die Altersmedizin befaßt sich vornehmlich mit folgenden altersassoziierten neurologischen Erkrankungen:
- Schlaganfall
- Demenz und Begleitstörung
- Morbus Parkinson
- Polyneuropathie
Schlaganfall
Der Schlaganfall (Apoplex) nimmt in den industrialisierten Ländern heute nach Herzkreislauferkrankungen und Tumorerkrankungen den dritten Platz ein. Der Schlaganfall führt häufig zu Funktionseinschränkungen mit der Folge einer Hilfsbedürftigkeit bis hin zu völliger Abhängigkeit. Auslöser für den Schlaganfall sind meist Mangeldurchblutungen (85%). Wichtige Hirnareale werden nur unzureichend mit Blut versorgt und fallen in ihrer Funktion aus. Je nach dem welcher Hirnbereich betroffen ist treten charakteristische klinische Zeichen in Erscheinung. Bekannte Symptome sind Halbseitenlähmung, Sprachstörungen, Störungen der Feinmotorik, Sehstörungen oder Gangunsicherheit. Kleine Schlaganfälle werden häufig kaum wahrgenommen und äußern sich, wenn sie wiederholt vorkommen, in einer Verschlechterung der Gedächtnisleistung, in Gangunsicherheit oder Schwindel. In jedem Falle ist eine sofortige stationäre Abklärung und Therapie erforderlich, da das Risiko für einen Schlaganfall-Rückfall nach dem ersten Ereignis deutlich steigt. Hier gilt es die auslösende Ursache rasch zu erfassen und durch medizinische Maßnahmen das Ausmaß der Nervenausfälle zu reduzieren. Der akute Schlaganfall ist ein NOTFALL und muß zur sofortigen Krankenhauseinweisung führen.
Für die Akutbehandlung des Schlaganfalls stehen heute Schlaganfalleinheiten( "Stroke-Units" ) zur Verfügung. Ähnlich wie für den Herzinfarkt besteht die Möglichkeit verschlossene Hirngefäße wieder zu eröffnen (Lysetherapie), wenn die Beschwerden weniger als 3-6 Stunden zurückliegen und eine Hirnblutung (ca. 15%) ausgeschlossen wurde. Wird das Zeitfenster überschritten oder liegen Kontraindikationen für eine Lysetherapie vor, so bleibt nur die engmaschige Überwachung der Vitalparameter (Blutdruck, Herfrequenz, Blutzucker und die Beachtung von Komplikationen, etc…). Die äußerst günstige Beeinflussung der neurologischen Ausfälle durch die konsequente Behandlung abweichender Vitalparameter in der Akutphase rechtfertigt in jedem Fall die initiale Behandlung auf einer Überwachungsstation.
Die Betreuung von Schlaganfallpatienten in der Akutphase erfolgt in der geriatrische Klinik auf der Überwachungseinheit, eine Lysetherapie führen wir nicht durch und bleibt speziellen Zentren vorbehalten. Bereits in der Akutbehandlung werden Physiotherapeuten, Ergotherapeuten und Logopäden zur Rehabilitation eingebunden, um neurologische Restfunktion rasch zu Aktivieren und die Eigenaktivität zu Fördern. Zur Anwendung kommen hier Therapieprinzipien wie Bobath, Perfetti oder Feldenkrais.
Nach Überwinden der Akutphase auf der Überwachungseinheit erfolgt auf der Normalstation die Fortsetzung der Rehabilitation durch das geriatrische Team. Das Therapieziel einer jeden Behandlung liegt in der Reduzierung der individuellen neurologischen Ausfälle um eine bestmögliche Selbstversorgung zu ermöglich. Gegen Ende des stationären Aufenthaltes erfolgt die Entlassungsplanung, z.B. Verlegung zur weiteren Rehabilitation, Entlassung nach Hause mit Hilfsmittel und/oder ambulanter Pflege, oder Entlassung in ein Seniorenheim/Pflegeheim.
Demenz und Begleitstörung
Die Demenz ist eine erworbene langsam fortschreitende Erkrankung des Gehirns. Sie führt zu Störungen des Gedächtnisses, der Sprache, des Denkvermögens, der Orientierung sowie zur Beeinträchtigungen der autonomen Lebensführung. Dementielle Syndrome nehmen ab dem 65. Lebensjahr mit steigendem Lebensalter exponentiell zu. Betroffen sind heute 2 - 5 % der 70-jährigen, 10-20 % der 80-jährigen sowie über 30 % der 90-jährigen. In Deutschland sind zur Zeit ca.1 Mio. Menschen an Demenz erkrankt, Gesundheitsforscher erwarten ein Anstieg auf 1,8 Mio. im Jahre 2015.
Die Erkrankung beginnt oft mit kaum bemerkbaren uncharakteristischen Symptomen. Erste Hinweise für eine beginnende Demenz sind folgende Warnzeichen:
- Rückzugstendenz aufgrund von Überforderung, depressive Stimmung
- nachlassendes Interesse für Arbeit, Hobby und Mitmenschen
- häufiges Vergessen kurz zurückliegender Ereignisse
- komplexe Handlungen zu planen und auszuführen, zum Beispiel beim Einkaufen im Supermarkt, beim Koffer packen, beim Auto fahren, beim Gebrauch von Schlüsseln
- Probleme in der Verrichtung alltäglicher Tätigkeiten, Dinge zu tun, die früher leicht von der Hand gingen, zum Beispiel Rechnen, Schecks ausfüllen …
- Schwierigkeiten mit der Orientierung, z.B. sich in fremder Umgebung, etwa im Urlaub, zurecht zu finden
Da die Demenz durch unterschiedliche Erkrankungen ausgelöst werden kann, sollte nach Erkennen eines Demenzsyndroms rasch eine gezielte Diagnostik erfolgen. Die Diagnose der auslösenden Grunderkrankung ist für die nachfolgende Therapie von entscheidender Bedeutung.
Nur bei circa zehn Prozent aller Demenzen können nach einer genauen Diagnostik Erkrankungen festgemacht werden, die eine Demenz auslösen (so genannte sekundäre Demenzen), das heißt, die Ursachen sind bekannt und eine ursächlich (kausale) Behandlung ist möglich.
Bei circa 90 Prozent der Demenzen sind die Ursachen unbekannt. Sie werden als primäre Demenzen bezeichnet. Davon sind:
- circa 60 Prozent Demenzen vom Alzheimer Typ,
- circa 20 Prozent vaskulär (gefäßbedingt),
- circa 10 Prozent Mischformen zwischen Alzheimer und vaskulärer Form.
Diagnostik Demenz und Begleitstörung
Besteht der Verdacht auf eine Demenzerkrankung so werden zur Diagnosefindung neuropsychologische Untersuchungen durchgeführt. Mit Hilfe psychologischer Testsysteme können Beeinträchtigungen in Teilleistungen des Gehirns herausgearbeitet werden. So lässt sich die Diagnose einer Demenzerkrankung sichern oder auch verwerfen. Hat sich der Verdacht auf ein Demenzsyndrom bestätigt erfolgen weitere klinische und apparative Untersuchungen, um die auslösende Erkrankung nachzuweisen. Zur Basisdiagnostik gehören alle Untersuchungen zum Ausschluß anderer Krankheiten (z.B. Schilddrüsenerkrankungen, Vitaminmangel etc…) Zur Diagnostik stehen der Abteilung alle notwendigen Untersuchungsverfahren wie Computertomografie, Kernspintomografie, Labor, Ultraschall u.a. zur Verfügung.
In der neuropsychologischen Testung kommen folgende Testsysteme zu Anwendung:
- Minimental - Test nach Folstein
- Uhren-Test nach Shulman (Clock-Completions-Test)
- DemTect - Test
- ADAS-cog.-Test
- SIDAM - Test
- Fremdbeurteilungsskala: Global Deterioration Scale (GDS)
Morbus Parkinson
Die Parkinsonerkrankung (Schüttellähmung) wird typischerweise charakterisiert durch Bewegungsstörungen mit den Leitsymptomen eines erhöhten Muskeltonus (Rigor), einer Unbeweglichkeit bis zur Bewegungsstarre (Akinese) sowie eines Zitterns (Tremor). Für viele Patienten bedeutet das eine erhebliche Beeinträchtigung der Lebensführung und sind auf personelle Unterstützung angewiesen. Eine frühzeitiges Erkennen der Krankheit ist wichtig um den Krankheitsverlauf zu beeinflussen. Zur Behandlung der Erkrankung kommen heute wirksame Medikamente zum Einsatz, eine krankengymnastische Übungen sollten begleitend durchgeführt werden.
Neben dem klassischen Morbus Parkinson gibt es eine Reihe von Parkinson-Syndromen mit unterschiedlicher Ausprägung der typischen Leitsymptome. Dabei stehen z.B. Ohnmachtsanfälle, Stürze, Demenz, oder Störungen des Gleichgewichts etc… im Vordergrund.
Die zur Diagnostik der Erkrankung erforderlichen Untersuchungsverfahren stehen der Abteilung jederzeit zur Verfügung. Neben der klinischen und apparativen Untersuchung - einschließlich Computertomografie oder Kernspinntomografie - richten wir unser Augenmerk auf die Begleitstörungen und körperlich funktionellen Beeinträchtigungen. Nach einem gezielten Check der Fähigkeitsstörungen folgt dann die umfassende Therapie durch unser Team.
Ziel der Therapie ist die Erhaltung oder Wiederherstellung der Mobilität mit Sicherung der Selbstversorgung, Verbesserung des Gangbildes, Training der Feinmotorik (Schreiben, Knöpfeschließen, etc…), Verbesserung des Schluckens sowie Stärkung von Selbstbewußtsein und Selbstvertrauen. Darüber hinaus findet eine Angehörigenberatung statt.
Jede noch so harmlose Akuterkrankung kann für den Parkinsonpatienten eine Verschlechterung seiner Symptome bedeuten. Die früh einsetzende Begleitbehandlung mit integrierter Rehabilitation schon während der Akutphase verhindert eine Parkinsonverschlechterung, reduziert die körperliche Beeinträchtigung und verkürzt den Krankenhausaufenthalt.
4. Chirurgisch-Orthopädische Funktion
Zu den zahlenmäßig häufigsten aber auch individuell beeinträchtigsten chirurgisch/orthopädischen Krankheitsbilder in der Geriatrie zählen die degenerativen Erkrankungen des Stütz- und Bewegungsapparates. Es handelt sich hier zum großen Teil um degenerative (Verschleiß-)Erkrankungen der Kniegelenke (Gonarthrose), der Hüftgelenke (Coxarthrose) sowie der Wirbelsäule. Durch die rasante Entwicklung der Endoprothetik (Gelenkersatz) ist es mittlerweile möglich auch höher betagten Patienten Schmerzfreiheit und Mobilität zurückzugeben.
Die Osteoporose ist eine weitere typische Erkrankung des Alters, die aufgrund von Schmerzen und Bewegungseinschränkung zur Beeinträchtigung des selbständigen Lebens führen kann. Die Zahl an Osteoporose-bedingten Knochenbrüchen steigt stetig, wobei die Hälfte davon auf Wirbelbrüche, ein Viertel auf Hüftfrakturen und ein weiteres Viertel auf Unterarmfrakturen entfallen. Als Hauptrisikofaktoren gelten Alter und weibliches Geschlecht. Neue Therapieverfahren versprechen gute Behandlungsergebnisse, der Aspekt der Prävention (Gesundheitsvorsorge) sollte bei einer Frau bereits in den Wechseljahren bedacht werden, insbesondere dann, wenn Begleiterkrankungen vorliegen.
Die in der Medizinischen-Geriatrie zahlenmäßig am häufigsten behandelten chirurgisch/orthopädischen Erkrankungen sind in der Tabelle aufgeführt. Die Abteilung sieht ihren Auftrag in der Versorgung degenerativer Erkrankungen des Stütz- und Bewegungsapparates im Rahmen einer stationären Krankenhausbehandlung. Nach diagnostischer Abklärung der zur Krankenhausaufnahme geführten Beschwerden und Einleiten einer spezifischen Behandlung, erfolgen begleitend rehabilitative Maßnahmen (physikalische Therapie, Krankengymnastik, Schmerzbehandlung). Die in der Tabelle aufgeführten operativ versorgten Krankheitsbilder (z.B. Schenkelhalsfraktur, subcapitale Humerusfraktur, etc…) behandeln wir frührehabilitativ im Übernahmeverfahren aus anderen Abteilungen. Bei dem Patientengut handelt es sich klassischerweise um multimorbide ältere Patienten, die einer üblichen Rehabilitation (AHB-Anschlußheilbehandlung) nicht zugeführt werden können.
Die häufigsten in der Geriatrie behandelten Erkrankungen aus dem chirurgisch/orthopädischen Formenkreis:
- Degenerative Gelenkerkrankungen
- Arthrose im Hüftgelenk (Coxarthrose)
- Arthrose im Kniegelenk (Gonarthrose)
- Osteoporose
- Wirbelsäulenerkrankungen
- Wirbelsäulensyndrom (Arthrose)
- Wirbelkörperbrüche (nach Sturz, bei Osteoporose)
- Knöcherne oder weichteilige Einengung des Wirbelkanals (Spinalkanalstenose)
- Sturzsyndrome
- Knochenbruch des Schenkelhalses (Schenkelhalsfraktur) nach Operation
- Bruch des Oberarmknochens (Subcapitale Humerusfraktur) nach Operation
- Bruch des Speichen-Knochens/Handgelenk (distale Radiusfraktur) nach Operation
- Nachsorge und Früh-Rehabilitation nach jeglichem chirurgischen oder orthopädischen Eingriff
Der Sturz im Alter als ein typische geriatrisches Syndrom führt häufig zu schweren Verletzungen mit Frakturfolge. Eine Domäne der geriatrischen Behandlung ist die Abklärung eines Sturzsyndroms.
5. Das Bett verlassen
Als Transfer bezeichnet man das Umsetzen vom Bett in den Stuhl/Rollstuhl und umgekehrt. Vorraussetzung für einen Transfer ist das freie Sitzen mit Körperrumpfstabilität. Transfereinschränkungen ziehen oft einen personellen Hilfsbedarf nach sich und machen den selbständigen Toilettengang auf einen Toilettenstuhl häufig unmöglich. Die Abfrage der Transferfähigkeit ist zur Evaluation der Mobilität von entscheidender Bedeutung. Die Grenze zwischen Können und Nicht-mehr-Können ist zu erfassen und der Hilfsbedarf zu definieren.
Graduierung der Transferfähigkeit mit Hilfe der Esslinger Transferskala
- H0 - Ohne personelle Hilfe
- H1 - Mit spontaner Laienhilfe
- H2 - Mit geschulter Laienhilfe
- H3 - Mit einem Helfer professionellen Standards
- H4 - Mit mehr als einem Helfer professionellen Standards
Dr. M. Runge AERPAH-Klinik Esslingen
Bewegungseinschränkung im Liegen
Krank sein bedeutet für viele ältere Patienten nicht nur Beeinträchtigung der Leistungsfähigkeit, sondern führt häufig auch zur Bettlägerigkeit. Auch bei schwerkranken bettlägerigen Patienten gilt es die Restmobilität zu erfassen, um ein individuelle Therapie mit Berücksichtigung der körpereigenen Restaktivität zu ermöglichen. Ein gängiges Meßverfahren zur Beurteilung der axialen Bewegungen in und aus dem Liegen stellt der Rumpf-Kontroll-Test dar und bewertet das Drehen in Rückenlage, das Aufrichten aus der Rückenlage sowie das freie Sitzen auf der Bettkante. Unter Beachtung der Restfunktionen der Rumpfmotorik erfolgt die individuelle Mobilisierung durch Pflege und Therapeuten.
Rumpf-Kontroll-Test (Trunk-Control-Test)
- T1 - Sich aus Rückenlage auf die schwache Seite rollen
- T2 - Sich aus Rückenlage auf die starke Seite rollen
- T3 - Sich aufsetzen aus der Rückenlage
- T4 - 30 s auf der Bettkante sitzen, Füße ohne Bodenkontakt
(nach Franchignoni et al. 1997)
6. Gehen können
Gangstörungen
Störungen des Ganges sind ein häufig anzutreffendes Problem im Alter. In jungen Jahren beträgt die Gehgeschwindigkeit über 1,2 m/sek. Nach dem 65. Lebensjahr nimmt die Gehgeschwindigkeit um etwa 1% pro Lebensjahr ab. Dieses ist vor allem Folge der abnehmenden Schrittlänge und nicht der Schrittfrequenz.
Mehr als 10% älterer Menschen (>65) berichten über Gangstörungen oder benutzen Hilfsmittel beim Gehen, für die über 80 Jährigen steigt der Anteil auf 30%, für Heimbewohner auf über 60%. Darüber hinaus sind Gangstörungen häufig ein Leitsymptom für eine Reihe von verschiedenen Krankheitsbildern, wie Arthrosen, Kleinhirnerkrankungen, Nervenlähmungen, etc… . Bei jeder Gangstörung besteht die Gefahr des Sturzes mit oft schweren Verletzungsfolgen, die zu einem hohen Prozentsatz zu bleibender Behinderung führt.
Folgende Krankheiten gehen häufig mit einer Gangstörung einher:
- Morbus Parkinson
- Morbus Parkinson im Volksmund als Schüttellähmung bezeichnet geht mit einer verminderten Gehgeschwindigkeit einher, zeigt eine Muskelsteife, Probleme der Schrittauslösung sowie der Balance
- Verkalkung der Hirngefäße (vaskuläre subcorticale Gangstrg.)
- Kennzeichnend ist der schlurfende Gang mit verminderter Schritthöhe, unzureichende Koordination
- Gesteigerter Hirndruck (Normaldruck-hydrocephalus)
- Klassisch ist das Zusammentreffen dreier Symptome: 1. Gangstörung, 2. Abnahme der Hirnleistung, 3. Harninkontinenz. Durch Druckentlastung (z.B. Abpunktieren des Hirnwassers gut therapierbar)
- Kleinhirnerkrankungen
- Das Kleinhirn ist zum Teil für die Koordination von Bewegungsabläufen, sowie für das Gelichgewicht zuständig. Diese wichtigen Voraussetzungen für den Aufrechten Gang sind gestört.
- Störungen der Sinnesorgane
- Gestört sein kann das Tast-, Berührungs- und Vibrationsempfinden, sowie das Gefühl für die Lage im Raum (Tiefensensibilität). Die häufig anzutreffende Polyneuropathie führt zur Gangunsicherheit
- Degenerative Gelenkveränderungen
- Arthrosebedingte Schmerzen führen zu Veränderungen des Ganges durch Schonhaltung und Muskelabbau
- Andere seltenere Formen
- Psychische Gangstörungen mit Fallangst, Medikamentennebenwirkung, Erkrankungen am Rückenmark
Zur Abklärung bzw. Einschätzung des Schweregrades einer Gangstörung und Sturzgefahr führen wir folgende Tests durch:
- Tinetti-Test
- Esslinger Transferskala
- Gehgeschwindigkeit
- Timed Up & Go
- Einbeinstand
- Tandemstand
- Posturografie
Sturz
Das Phänomen des Sturzes im Alter gehört zu einem der häufigsten Syndrome der geriatrischen Medizin. Der Sturz hat oft deletäre Folgen. Hüftgelenksnahe Knochenbrüche (Frakturen) oder Brüche der Wirbelkörper führen oft zum Verlust der Selbständigkeit im Alter und sind Gründe für Pflegebedürftigkeit oder Heimeinweisung. Für viele Sturzpatienten führt dieses zum Rückzug aus dem aktiven Leben, zerstört das Selbstwertgefühl und fördert Perspektivlosigkeit.
Die Sturzhäufigkeit alter Menschen wird unterschätzt. Ca. 30% der über 65 Jährigen stürzt mindestens einmal im Jahr, mit einem Anstieg der Häufigkeit um ca. 10% pro Lebensdekade. Bei ca. 10% der Stürze muß mit behandlungsbedürftigen Folgen gerechnet werden, wobei es sich hierbei etwa zur Hälfte um Frakturen handelt. Die übrigen Probleme umfassen versorgungsbedürftige Wunden, Prellungen und Schädel-Hirn-Traumen.
Die Mehrzahl der Stürze im Alter sind multifaktoriell begründet, d.h. das Zusammenkommen einer Reihe von krankheitsbedingten Ausfällen führt schlussendlich zu einer Gangunsicherheit mit den Folgen eines Sturzes. Zu unterscheiden sind extrinsische von intrinsischen Faktoren. Intrinsisch bedeutet z.B. neurologische Erkrankungen, Sehbehinderung, Hörminderung, Deformierung der unteren Extremitäten, Gangstörungen sowie die Einnahme bestimmter Medikamente. Als extrinsische Faktoren bezeichnet man äußere Einwirkungen, die zu einem Kontrollverlust des aufrechten Ganges führen (Beeinträchtigung der Bewegungsablaufes und des Gleichgewichtes).
Ziel des Sturzassessments:
- Evaluation der Sturzursachen
- Aufzeigen des patientenindividuellen Risikoprofils zur Vermeidung/Verminderung erneuter Stürze
- Selektion von Sturzpatienten mit Rehabilitationspotential
- Minderung von Pflegebedürftigkeit
| Quantifizierende Testverfahren - Sturz | ||
|---|---|---|
| Tinetti - Test (Score) | Balance: | Gang: |
| Up & Go Test | Sec. | |
| Chair stand ups (5) | Sec. | |
| Romberg - Test (geschlossen, offen) | Sec. | |
| Tandemstand | Sec. | |
| Semitandemstand | Sec. | |
| Gehgeschwindigkeit | m/s | |
| Einbeinstand | Sec. | |
| Sternalstoß | ||
| Esslinger Transferskala | H | |
| Handkraftmessung | kp | |
| Sehstörung - Snellen-Tafel | ||
| Hörstörung Whisper-Test | ||
| Blutdruck Liegen / Stehen | mmHg | mmHg |
7. Dekubitus
Behandlung chronischer Wunden (Wundmanagement)
Die Anzahl von chronischen Wunden steigt mit zunehmendem Alter und zunehmender Multimorbidität (gleichzeitiges Bestehen von verschiedenen chronischen Erkrankungen). In Deutschland leiden rund 4 Millionen Menschen unter chronischen Wunden.
Bei anhaltender Immobilität entstehen durch erhöhte Druckbelastung mit einherge-henden Durchblutungsstörungen Dekubitalgeschwüre (Liegegeschwüre) an bevorzugten Körperstellen wie Gesäß, Rücken und Ferse.
Durch venöse und arterielle Durchblutungsstörungen, im Volksmund "offene Beine" genannt, kommt es im Bereich der Beine und Füße bei chronischem Verlauf zu Wundgeschwüren bzw. Nekrosen (abgestorbenes Gewebe).
Meist kommt es bei solchen Wunden aufgrund einer gestörten Stoffwechsellage, einer Fehl- und Mangelernähung sowie gestörtem Immunsystem zu einer deutlich verzögerten Heilung, die die Lebensqualität deutlich einschränkt.
Die Vermeidung eines Druckgeschwüres während des stationären Aufenthalts ist bei hilfs- und pflegebedürftigen bettlägerigen Patienten oberstes Ziel. Die Risikoeinschätzung und Wundprophylaxe erfolgt in Anlehnung an den Expertenstandard des Deutschen Netzwerks für Qualitätsentwicklung in der Pflege.
Zu Beginn erfolgt die Einschätzung des Dekubitiusrisikos durch die Pflege. Unterstützend erfasst eine standardisierte Einschätzungsskala nach Braden den Gefährdungsgrad.
Bewegungsplan, druckreduzierende Hilfsmittel und Lagerungshilfen ergänzen die prophylaktischen Maßnahmen. In wöchentlichen Abständen und nach Änderung des Krankheitszustandes wird eine Neubeurteilung durchgeführt.
Es erfolgt in allen Wundphasen unter einer gezielten ärztlichen Therapie nach den Kriterien der gesicherten feuchten Wundversorgung und unter zu Hilfenahme modernster Wundversorgungsprodukte die Versorgung der Patienten mit chronischen Wunden. Hierdurch kann durch eine gute und einfache Handhabung unter Vermeidung von Schmerzen und unter Verkürzung der Behandlungszeiten eine effektive Therapie gewährleistet werden. Unser Anspruch bei jedem Wundpatienten ist eine Versorgung nach dem neuesten Stand der Medizin, Wissenschaft und Technik.
Bei schon bei Aufnahme bestehenden chronischen Wunden wird zum Dokumentationsnachweis ein detaillierter Dokumentations- und Verlaufsbogen genutzt, der in Zusammenarbeit mit ärztlicher Versorgung und Pflege eine strukturierte Therapie ermöglicht. Im weiteren Verlauf erfolgt im Team die regelmäßige Wundvisite und Dokumentation. Neben der schriftlichen Dokumentation erfolgt nach Einwilligung durch den Patienten die zusätzliche digitale Fotodokumentation.
Hierfür steht ein innovatives EDV-System zur Verfügung, das unter einfachen Voraussetzungen die Archivierung, die Verlaufsdokumentation und das Bereitstellen von Bildmaterial auch für andere hausinterne Abteilungen möglich macht. Zusätzlich kann hierdurch unmittelbar eine externe konsiliarische Mitbeurteilung (Gefäßchirurgie, Allgemeinchirurgie und Plastische Chirurgie) in Diagnostik und Therapie erfolgen, ohne dass der Patient in einer anderen Abteilung vorgestellt werden muss.
Der Wundmanagement-Arbeitskreis - eine kooperative Zusammenarbeit bestehend aus ärztlichem und pflegerischen Dienst - erstellte einen Klinikleitfaden für chronische Wunden nach den aktuellen Leitlinien der Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF) und der initiative Chronische Wunden e.V. (ICW e.V.) für die gesamte Augusta-Kranken-Anstalt.
Durch diese patienten- und qualitätsorientierte Wundbehandlung ist eine verkürzte Abheilungszeit, eine erhöhte Abheilungsrate, eine Verringerung der Wundinfektionen sowie eine Verringerung der Schmerzen beim Verbandswechsel gewährleistet.
Primäres Ziel ist die Behandlung von chronischen Wunden nach fundiertem, anerkanntem wissenschaftlichen Standard zur Erhaltung und Förderung der Lebensqualität unserer Patienten.
8. Schmerz
Mindestens ein Viertel der älteren Menschen in der westlichen Welt leiden unter ständigen oder immer wiederkehrenden Schmerzen. In Deutschland wird die Zahl der über 65-jährigen mit chronischen Schmerzen auf ca. drei Millionen geschätzt. In Alten- und Pflegeheimen liegt der Anteil an Schmerzpatienten bei bis zu 80%.
Schmerz wird immer noch als ein unabdingbarer Begleiter des Alters empfunden und sei deshalb schicksalhaft zu akzeptieren. Dabei gibt es keinerlei Hinweise, dass ältere Menschen nicht in gleicher Weise wie jüngere von einer multimodalen Behandlung des Schmerzes profitieren. Leider ist die Schmerztherapie alter Menschen immer noch ein Stiefkind in der Medizin.
In der Altersmedizin führen Schmerzen häufig zu Immobilität, Depression, Schlafstörungen und Angst. Eine rasche Therapie der schmerzauslösenden Erkrankung kann die Gefahr der Chronifizierung reduzieren. Mit Hilfe von Graduierungsskalen lassen sich Art und Stärke der Schmerzen einteilen und ein individuelles Therapieangebot formulieren. Neben der medikamentösen Therapie kommen physikalische Behandlungen zur Anwendung.
Der zeitliche Verlauf, die Lokalisation sowie die Art des Schmerzes setzt eine gezielte Diagnostik und Therapie in Gang.
Akute Schmerzen
Akute Schmerzen sind ein Indikator für eine drohende oder bereits eingetretene Gewebsschädigung und sollten umgehend behandelt werden. Mit einer unverzüglichen effizienten Behandlung der auslösenden Grunderkrankung ist zu meist eine Schmerzfreiheit zu erreichen. Bei chronischen Schmerzen ist die Therapie der auslösenden Erkrankung oft frustran und die Schmerzbehandlung unbefriedigend.
Chronische Schmerzen
Chronische Schmerzen sind andauernde oder immer wiederkehrende Schmerzen über einen Zeitraum von mindestens 3 Monaten. Sie können zwar eine dauerhafte Schädigung eines Organs reflektieren, häufig verselbständigt sich jedoch der Schmerzcharakter und eine Organzuordnung fällt schwer. Die Therapiestrategien des akuten Schmerzes sind keinesfalls auf den chronischen Schmerz übertragbar.
Häufig in der Geriatrie anzutreffende Schmerzsyndrome sind:
- Rückenschmerzen
- Knochen-Schmerzen
- Osteoporose (Knochenschwund)
- Neuropathische Schmerzen (Nervenschmerzen)
- Psychogene Schmerzen (Schmerzeinbildung bei psychischen Erkrankungen)
- Tumorschmerzen
- Postherpetische Neuralgie (z.B. nach Gürtelrose)
- rheumatische, arthrotische Beschwerden (Gelenkverschleiß)
- Schmerz als Somatisierungphänomen (Psychische Erkrankungen äußern sich als körperliche Beschwerden)
Visuelle Analog-Skala
Zur Bewertung der Art und Stärke des Schmerzes kommen visuelle Analog-Skalen oder Fragenkataloge zum Einsatz:
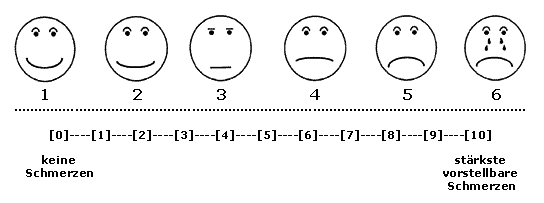
ECPA
Echelle comportementale de la douleur pour personnes âgées non communicantes
Dimension 1: Beobachtungen ausserhalb der Pflege
- 1 - verbale Äusserungen: Stöhnen, Klagen, Weinen, Schreien
- 0 - Patient/in macht keine Äusserungen
- 1 - Schmerzäusserungen, wenn Patient/in angesprochen wird
- 2 - Schmerzäusserungen, sobald jemand beim Patienten/der Patientin ist
- 3 - Spontane Schmerzäusserungen oder spontanes leises Weinen, Schluchzen
- 4 - Spontanes Schreien bzw. qualvolle Äusserungen
- 2 - Gesichtsausdruck: Blick und Mimik
- 0 - entspannter Gesichtsausdruck
- 1 - besorgter, gespannter Blick
- 2 - ab und zu Verziehen des Gesichts, Grimassen
- 3 - verkrampfter u./o. ängstlicher Blick
- 4 - vollständig starrer Blick / Ausdruckslosigkeit
- 3 - Spontane Ruhehaltung
- 0 - keinerlei Schonhaltung
- 1 - Vermeidung einer bestimmten Position, Haltung
- 2 - Patient/in wählt eine Schonhaltung (aber kann sich bewegen)
- 3 - Patient/in sucht erfolglos eine schmerzfreie Schonhaltung
- 4 - Patient/in bleibt vollständig immobil
Dimension 2: Beobachtungen während der Pflege
- 4 - ängstliche Abwehr bei Pflege
- 0 - Patient/in zeigt keine Angst
- 1 - ängstlicher Blick, angstvoller Ausdruck
- 2 - Patient/in reagiert mit Unruhe
- 3 - Patient/in reagiert aggressiv
- 4 - Patient/in schreit, stöhnt, jammert
- 5 - Reaktionen bei der Mobilisation
- 0 - Patient/in steht auf / lässt sich mobilisieren ohne spezielle Beachtung
- 1 - Patient/in hat gespannten Blick / scheint Mobilisation und Pflege zu fürchten
- 2 - Patient/in klammert mit den Händen / macht Gebärden während Mobilisation und Pflege
- 3 - Patient/in nimmt während Mobilisation / Pflege Schonhaltung ein
- 4 - Patient/in wehrt sich gegen Mobilisation und Pflege
- 6 - Reaktionen während Pflege von schmerzhaften Zonen
- 0 - keinerlei negative Reaktionen während Pflege
- 1 - Reaktionen während Pflege, ohne weitere Bezeichnung
- 2 - Reaktion beim Anfassen oder Berühren schmerzhafter Zonen
- 3 - Reaktion bei flüchtiger Berührung schmerzhafter Zonen
- 4 - Unmöglichkeit, sich schmerzhafter Zone zu nähern
- 7 - verbale Äusserungen während der Pflege
- 0 - keine Äusserungen während der Pflege
- 1 - Schmerzäusserung, wenn man sich an den Patienten/die Patientin wendet
- 2 - Schmerzäusserung, sobald Pflegende beim Patienten/bei der Patientin ist
- 3 - spontane Schmerzäusserung oder spontanes leises Weinen, Schluchzen
- 4 - spontanes Schreien bzw. qualvolle Äusserungen
Dimension 3: Auswirkungen auf Aktivitäten
- 8 - Auswirkungen auf den Appetit
- 0 - keine Veränderungen bezüglich Appetit
- 1 - leicht reduzierter Appetit, isst nur einen Teil der Mahlzeiten
- 2 - muss animiert werden, einen Teil der Mahlzeiten zu essen
- 3 - isst trotz Aufforderung nur ein paar Bissen
- 4 - verweigert jegliche Nahrung
- 9 - Auswirkungen auf den Schlaf
- 0 - guter Schlaf, beim Aufwachen ist der Patient/die Patientin ausgeruht
- 1 - Einschlafschwierigkeiten oder verfrühtes Erwachen
- 2 - Einschlafschwierigkeiten und verfrühtes Erwachen
- 3 - zusätzliches nächtliches Erwachen
- 4 - seltener oder fehlender Schlaf
- 10 - Auswirkungen auf Bewegungen
- 0 - Patient/in mobilisiert und bewegt sich wie gewohnt
- 1 - Patient/in bewegt sich wie gewohnt, vermeidet aber gewisse Bewegungen
- 2 - seltene / verlangsamte Bewegungen
- 3 - Immobilität
- 4 - Apathie oder Unruhe
- 11 - Auswirkungen auf Kommunikation / Kontaktfähigkeit
- 0 - üblicher Kontakt
- 1 - Herstellen von Kontakt erschwert
- 2 - Patient/in vermeidet Kontaktaufnahme
- 3 - Fehlen jeglichen Kontaktes
- 4 - totale Indifferenz
- 12 - Pupillendilatation
- 0 - keine
- 1 - leicht
- 2 - stark
- 13 - Pulsanstieg
- 0 - kein
- 1 - leicht
- 2 - deutlich
- 3 - stark
Total Punkte (0 = kein Schmerz, 44 = maximaler Schmerz)
(Morello R., Jean A., Alix M., Groupe Regates 1998, deutsche Version Kunz R. 2000)
9. Essen und Trinken
Fehl- und Mangelernährung (Malnutrition) sind die häufigsten, aber am wenigsten beachteten Erkrankungen im Alter. Die Bezeichnung Malnutrition umfasst jede Form unzureichender Ernährung wie Unterernährung, Überernährung, Fehl- und Mangelernährung. Bei der Malnutrition im Alter handelt es sich jedoch überwiegend um Fehl- und Unterernährung. Nach Schätzung des Medizinischen Dienstes der Spitzenverbände der Krankenkassen weisen in Deutschland 1,6 Millionen der über 60-Jährigen eine chronische Mangelernährung auf. Davon leben 1,3 Millionen zu Hause und 330.000 in Altenpflegeheimen. In der Geriatrie stellt die Malnutrition eine der häufigsten Diagnose dar, etwa 40-70% der stationären geriatrischen Patienten weisen eine Eiweiß-Energie-Malnutrition, sowie einen signifikanten Vitaminmangel auf. Mangelernährung kann zu vielfältigen Komplikationen führen. Neben allgemeiner Schwäche, erhöhtem Sturz- und Frakturrisiko ist die Infektionsanfälligkeit erhöht. Der schlechte Allgemeinzustand führt häufig zu Immobilität, Verwirrtheit, verschlechtert Medikamenten- und Therapieverträglichkeit und hat oft eine längere Verweilzeit im Krankenhaus sowie höhere Pflegebedürftigkeit zur Folge. Schlimmstenfalls kommt es bei chronischer Mangelernährung zum frühen Versterben der Betroffenen.
In der Geriartrie ist das systematische Ernährungsassessment ein integraler Bestandteil des umfassenden geriatrischen Assessments. Die Dokumentation der Nahrungs- und Flüssigkeitsaufnahme erfolgt über Eß- und Trinkprotokolle, die Abfrage des Ernährungsverhaltens über den MNA. Liegen Einschränkungen der Nahrungsaufnahme vor, so erfolgt eine logopädische Untersuchung.
Ursachen von Malnutrition
| Normale Alterungsprozesse: | ||||||
|---|---|---|---|---|---|---|
| reduzierte Geschmacks-/Geruchswahrnehmung | ||||||
| verminderte Speichelproduktion | ||||||
| Sehbehinderung bis hin zur Blindheit | ||||||
| Nachlassen der Geschicklichkeit, Feinmotorik, Koordination | ||||||
| Kaustörung: | ||||||
| Zahnstatus / Mundpflege + fehlende, kariöse, schlecht sanierte Zähne + schlecht sitzende Prothese |
||||||
| Schleimhautdefekte + Entzündungen (Pilzbefall / Soor, Aphten ...) + Druckstellen von Prothesen + Tumore |
||||||
| Schluckstörung (nach Schlaganfall, i.R. neurodegenerativer Erkrankungen): | ||||||
| Hustenreiz nach Nahrungs-/ Flüssigkeitsaufnahme | ||||||
| Häufige Bronchitiden / Pneumonien | ||||||
| "belegte Stimme" | ||||||
| gestörte Nahrungspassage / Nährstoffresorption: | ||||||
| Schluckstörung | ||||||
| Speiseröhrenentzündung /-tumor | ||||||
| Magenschleimhautentzündung / -geschwür / -tumor | ||||||
| Dünn- und Dickdarmerkrankungen | ||||||
| Bauchspeicheldrüsenfunktionsstörung | ||||||
| Medikamentennebenwirkungen: | ||||||
| Übelkeit, Erbrechen, Durchfälle, Verstopfung | ||||||
| Appetit- / Geschmacksverlust | ||||||
| Mundtrockenheit / verminderte Speichelsekretion | ||||||
| Sedierung (Veränderung der Wachheit und des Antriebs) | ||||||
| Soziale / finanzielle Situation: | ||||||
| geringes Einkommen / Nahrungsmittelauswahl + Einkauf, Lagerung, Zubereitung |
||||||
| Einsamkeit, Depression, einschneidende Lebensereignisse | ||||||
| Ernährungsgewohnheiten + Fertiggerichte, Süßspeisen, fehlende Warmmahlzeit |
||||||
Therapie von Malnutrition
| Arzt | Ergo- therapie |
Logo- pädie |
Pflege | Sozial- dienst |
Team | |
| Milieugestaltung: | ||||||
|---|---|---|---|---|---|---|
| Zeit zum Essen, entspannte Atmosphäre | X | X | ||||
| Essen in Gesellschaft | X | X | ||||
| optisch abwechslungsreich | X | X | ||||
| "Lieblingsspeisen" | X | X | ||||
| kleine, zahlreiche Mahlzeiten | X | X | ||||
| Haltung bei Nahrungsaufnahme | X | X | ||||
| Hilfsmittelgebrauch | X | X | ||||
| verbale Motivation | X | X | ||||
| Schluckstörungen erkennen /behandeln: | ||||||
| Schlucktraining | X | X | ||||
| Stimulation der Gesichts - und Kaumuskulatur | X | X | ||||
| Schluckdiätempfehlung + passiert + angedickt + absolute Nahrungskarenz + Sondenernährung |
X | X | ||||
| Einsatz / Verordnung von Hilfsmitteln: | ||||||
| Zahnprothese | X | |||||
| Brille | X | |||||
| Hilfswerkzeuge + ergonomisches Besteck + Einhandhilfe + Armaturaufsätze |
X | |||||
| Unterstützung der Selbstständigkeit: | ||||||
| geriatrische Rehabilitation bei funktionellen Einschränkungen + Organisation ambulanter Hilfsangebote + Einkaufsbegleitung + Essen auf Rädern |
X | X | ||||
| Nährstoffergänzung: | ||||||
| nährstoffdichte Substrate (Supplemente) mit geringem Volumen | X | |||||
| kritische Medikamentenauswahl und -minimierung | X | |||||
| kritische Medikamentenauswahl und -minimierung Indikationsstellung Sondenernährung / Anlage PEG |
X | |||||
| Arzt | Ergo- therapie |
Logo- pädie |
Pflege | Sozial- dienst |
Team | |
10. Sich sauberhalten können
Die Einschränkungen in dem Bereich der Selbstversorgung wie Körperhygiene und An- und Auskleiden begründen sich zumeist durch die Schwere der Grunderkrankung und stellt eine Resultatfunktion dar. Die Erfassung der körperlich-funktionellen Handicaps erfolgt mit Hilfe von international anerkannten Messskalen. Der Barthel-Index erfaßt die Selbsthilfefähigkeit aus dem Bereich der Aktivitäten des täglichen Lebens und gilt als Maßstab für die Pflegebedürftigkeit. Die IADL-Skala als Ergänzung zum Barthel-Index bewertet die instrumentellen Aktivitäten des täglichen Lebens wie Kochen, Telefonieren, Einkaufen, Hauhalt, etc…
Bei stationärer Aufnahme erhält jeder Patient eine Bewertung mittels Barthel-Index, um die Hilfsbedürftigkeit abzuschätzen und Therapiefelder aufzuzeigen. Die geriatrische Pflege basiert auf dem Prinzip der aktivierenden Pflege, bei dem die Förderung der körperlichen Ressourcen im Vordergrund steht. Werden in der Pflege therapiewürdige funktionelle Ausfälle erkannt, so wird die Therapie auf das gesamte Team einschließlich Ergotherapie, Krankengymnastik sowie Sprach/Schlucktherapie erweitert. Bei Entlassung erfolgt zur Behandlungskontrolle eine erneute Bewertung mittels Barthelindex (auch Qualitätskontrolle).
Für die Anerkennung einer Pflegestufe ist das Ausmaß der Hilfsbedürftigkeit in der Versorgung der Grundbedürfnisse wie Nahrung, Hygiene und Mobilität von entscheidender Bedeutung. Hier ist das während des stationären Aufenthaltes abgefertigte Assessment als Entscheidungshilfe eine sinnvolle Ergänzung.
11. Ausscheiden können
Stuhlinkontinenz
Das Unvermögen Stuhl zu halten ist weitaus seltener als die Harninkontinenz. Aber auch hier kann die Häufigkeit aufgrund der Tabuisierung des Themas nur geschätzt werden und wird bei über 65jährigen mit bis zu 5% angegeben. Bei Demenz und psychisch Erkrankten ist bis zu 30% mit einer Stuhlinkontinenz zu rechnen.
Die Ursachen der Stuhlinkontinenz sind vielfältig:
- chronische Verstopfung mit paradoxem Durchfall
- Krankheiten des Enddarms
- Neurologische Erkrankungen
- Diarrhoe (Durchfall)
- Abführmittel
Folgende Untersuchungsmöglichkeiten kommen zur Anwendung:
- Stuhltagebuch
- Eß- und Trinkprotokoll
- Allgemeine klinische Untersuchung
- Untersuchungen des Enddarms (ggf. endoskopisch)
- Medikamenten-Check, Multimedikation beachten
Harninkontinenz
Als Harninkontinenz bezeichnet man den unfreiwilligen Urinverlust.
Zu den entscheidenden Einflußfaktoren für das Auftreten von Inkontinenz zählen das Alter, die Multimorbidität mit Mobilitätsverlust durch Krankheit oder Unfall sowie die Hirnleistung. Die Häufigkeit für Inkontinenz liegt bei über 60jährigen in der Allgemeinbevölkerung bei ca. 10-30%, bei den über 80jährigen bis zu 40%. In Altenheimen oder Krankenhäusern wird die Häufigkeit auf bis zu 80% geschätzt. Die Tabuisierung des Themas mit einer hohen Dunkelziffer läßt jedoch eine korrekte epidemiologische Untersuchung kaum zu.
Die Harninkontinenz hat weitreichende medizinische und sozialpsychologische Auswirkungen. So ändern ältere Patienten beim Auftreten von Inkontinenz ihr Trinkverhalten, notwendige Medikamente werden nicht mehr eingenommen, die Wohnung wird nicht mehr verlassen, ein sozialer Rückzug ist oft die Folge. Harninkontinenz bedeutet für den Älteren einen Risikofaktor für eine häufigere Krankenhaus- und Pflegeheimaufnahme.
Das normale Altern bringt keineswegs immer eine Harninkontinenz mit sich. Häufig liegen organische Störungen vor, die eine effektive Therapie ermöglichen. Auch hier gilt die Erfassung und das Ansprechen des Problems als charakteristische Aufgabe der geriatrischen Behandlung. Ursächlich für eine Inkontinenz können neben der alterstypischen Veränderung der Harnblase auch Harnwegsinfekte (Blasenentzündungen) oder Medikamentennebenwirkungen sein. Auch hormonelle Störungen können eine Inkontinenz - insbesondere nachts - auslösen.
Zur Erfassung und Wertung der Symptome kommen folgende Maßnahmen zur Anwendung:
- geriatrisches Assessment
- klinische Untersuchung
- Miktionsprotokoll (Blasentagebuch)
- Urin-und Blutuntersuchung (Labor)
- Restharnbestimmung (Ultraschall)
- Mengenmäßige Erfassung der Ausscheidung nachts/tags
- Medikamenten-Check, Multimedikation beachten
Die therapeutischen Möglichkeiten sind umfassend. Operative Maßnahmen erfolgen in Zusammenarbeit mit der urologischen Abteilung des Hauses. Eine medikamentöse Therapie wird durch krankengymnastische Übungen oder Toiletten- und Blasentraining ergänzt. Als letzte Option kommen Hilfsmittel wie Urin-Blasen-Katheter zum Einsatz.
Therapeutische Maßnahmen:
- operative Maßnahmen
- Toilettentraining / Miktionstraining
- Krankengymnastik / physikalische Therapie
- Instrumentelle Harnableitung
- Patienten- und Angehörigenschulung
- Hilfsmittelversorgung
Diagnostik, operative und medikamentöse Therapie sowie die nicht-operative und nicht medikamentöse Therapie erfolgt nach den Leitlinien der Harninkontinenz der Deutschen Gesellschaft für Geriatrie
Inkontinenz-Fragebogen
| Name: | Datum: | |||
|---|---|---|---|---|
| Miktionsanamnese: | ||||
| Miktionshäufigkeit | tagsüber | |||
| nachts | ||||
| Urgeinkontinenz: | ja / nein | häufig | gel. | |
| Gefühl der vollen Blase | ||||
| Starker Harndrang | ||||
| Kommt nicht rechtzeitig zur Toilette | ||||
| Streßinkontinenz: | ja | nein | ||
| Husten / Niesen | ||||
| Körperliche Belastung | ||||
| Lagewechsel | ||||
| Nässt ein, ohne es zu merken | ||||
| Harninkontinenz im Liegen | ||||
| Benutzt Vorlagen | Stück/d | |||
| Wie viel? | ||||
| Grad der Feuchtigkeit | ||||
| Blasenentleerungsstörungen: | ja | nein | ||
| Schwierigkeiten zu Beginn des Wasserlassens | ||||
| Schwierigkeiten am Ende des Wasserlassens | ||||
| Strahl | ||||
| Unterbrechung der Miktion | ||||
| Sexualfunktion (Erektion) | ||||
| Allgemein: | ja | nein | ||
| Schmerzen beim Wasserlassen | ||||
| Harnwegsinfekt | ||||
| Obstipation | ||||
| Miktionsstörungen seit: | ||||
| Diabetes mellitus seit: | ||||
| Medikamente: | ||||
| Untersuchungen: | Befund | |||
| Neurologische Untersuchungen: | ||||
| Rektal-digital: | ||||
| Urinstatus: | ||||
| Sonographie: | ||||
12. Hauswirtschaftliche Versorgung
 Training der Selbstversorgung im persönlichen Bereich Neben der eigentlichen Pflege ist das Funktionieren der hauswirtschaftlichen Versorgung die entscheidende Voraussetzung für ein eigenständiges Leben zu Hause. Ein nicht unerheblicher Anteil älterer Menschen benötigt zusätzliche Hilfe bei den Leistungen der Hauswirtschaft wie Zubereiten von Mahlzeiten, Einkaufen, Apothekengänge, Reinigungsarbeiten, Wäschepflege etc… Das Aufrechterhalten der hauswirtschaftlichen Versorgung wird häufig durch die Familie oder durch ambulante Pflegedienste gewährleistet. Die Abfrage des Items 12. "Hauswirtschaftliche Versorgung sichern können" bezieht sich auf die Tatsache seinen Haushalt - auch mit fremder Hilfe - selbständig organisieren zu können. Das häufig gut funktionierende ambulante Netzwerk muß nach Krankenhausentlassung gegebenenfalls wieder aktiviert werden. Häufig wird durch den Sozialdienst das Angebot erweitert, um eine optimale Versorgung zu Hause zu gewährleisten.
Training der Selbstversorgung im persönlichen Bereich Neben der eigentlichen Pflege ist das Funktionieren der hauswirtschaftlichen Versorgung die entscheidende Voraussetzung für ein eigenständiges Leben zu Hause. Ein nicht unerheblicher Anteil älterer Menschen benötigt zusätzliche Hilfe bei den Leistungen der Hauswirtschaft wie Zubereiten von Mahlzeiten, Einkaufen, Apothekengänge, Reinigungsarbeiten, Wäschepflege etc… Das Aufrechterhalten der hauswirtschaftlichen Versorgung wird häufig durch die Familie oder durch ambulante Pflegedienste gewährleistet. Die Abfrage des Items 12. "Hauswirtschaftliche Versorgung sichern können" bezieht sich auf die Tatsache seinen Haushalt - auch mit fremder Hilfe - selbständig organisieren zu können. Das häufig gut funktionierende ambulante Netzwerk muß nach Krankenhausentlassung gegebenenfalls wieder aktiviert werden. Häufig wird durch den Sozialdienst das Angebot erweitert, um eine optimale Versorgung zu Hause zu gewährleisten.
Um Versorgungsdefizite aus dem Bereich der hauswirtschaftlichen Versorgung rasch erkennen zu können, kommt bei der stationären Aufnahme der IADL-Bogen zur Anwendung. So lässt sich frühzeitig das Therapieziel der Behandlung formulieren und die anstehenden Aufwendungen für die weitere Versorgung organisieren.
13. Für Sicherheit sorgen (Orientierung, Demenz)
Die Demenz ist eine erworbene langsam fortschreitende Erkrankung des Gehirns. Sie führt zu Störungen des Gedächtnisses, der Sprache, des Denkvermögens, der Orientierung sowie zur Beeinträchtigungen der autonomen Lebensführung. Dementielle Syndrome nehmen ab dem 65. Lebensjahr mit steigendem Lebensalter exponentiell zu. Betroffen sind heute 2 - 5 % der 70-jährigen, 10-20 % der 80-jährigen sowie über 30 % der 90-jährigen. In Deutschland sind zur Zeit ca.1 Mio. Menschen an Demenz erkrankt, Gesundheitsforscher erwarten ein Anstieg auf 1,8 Mio. im Jahre 2015.
Die Erkrankung beginnt oft mit kaum bemerkbaren uncharakteristischen Symptomen. Erste Hinweise für eine beginnende Demenz sind folgende Warnzeichen:
- Rückzugstendenz aufgrund von Überforderung, depressive Stimmung
- nachlassendes Interesse für Arbeit, Hobby und Mitmenschen
- häufiges Vergessen kurz zurückliegender Ereignisse
- komplexe Handlungen zu planen und auszuführen, zum Beispiel beim Einkaufen im Supermarkt, beim Koffer packen, beim Auto fahren, beim Gebrauch von Schlüsseln
- Probleme in der Verrichtung alltäglicher Tätigkeiten, Dinge zu tun, die früher leicht von der Hand gingen, zum Beispiel Rechnen, Schecks ausfüllen ...
- Schwierigkeiten mit der Orientierung, z.B. sich in fremder Umgebung, etwa im Urlaub, zurecht zu finden
Da die Demenz durch unterschiedliche Erkrankungen ausgelöst werden kann, sollte nach Erkennen eines Demenzsyndroms rasch eine gezielte Diagnostik erfolgen. Die Diagnose der auslösenden Grunderkrankung ist für die nachfolgende Therapie von entscheidender Bedeutung.
Nur bei circa zehn Prozent aller Demenzen können nach einer genauen Diagnostik Erkrankungen festgemacht werden, die eine Demenz auslösen (so genannte sekundäre Demenzen), das heißt, die Ursachen sind bekannt und eine ursächlich (kausale) Behandlung ist möglich.
Bei circa 90 Prozent der Demenzen sind die Ursachen unbekannt. Sie werden als primäre Demenzen bezeichnet. Davon sind:
- circa 60 Prozent Demenzen vom Alzheimer Typ,
- circa 20 Prozent vaskulär (gefäßbedingt),
- circa 10 Prozent Mischformen zwischen Alzheimer und vaskulärer Form.
Diagnostik:
Besteht der Verdacht auf eine Demenzerkrankung so werden zur Diagnosefindung neuropsychologische Untersuchungen durchgeführt. Mit Hilfe psychologischer Testsysteme können Beeinträchtigungen in Teilleistungen des Gehirns herausgearbeitet werden. So lässt sich die Diagnose einer Demenzerkrankung sichern oder auch verwerfen. Hat sich der Verdacht auf ein Demenzsyndrom bestätigt erfolgen weitere klinische und apparative Untersuchungen, um die auslösende Erkrankung nachzuweisen. Zur Basisdiagnostik gehören alle Untersuchungen zum Ausschluß anderer Krankheiten (z.B. Schilddrüsenerkrankungen, Vitaminmangel etc…) Zur Diagnostik stehen der Abteilung alle notwendigen Untersuchungsverfahren wie Computertomografie, Kernspintomografie, Labor, Ultraschall u.a. zur Verfügung.
In der neuropsychologischen Testung kommen folgende Testsysteme zu Anwendung:
- Minimental - Test nach Folstein
- Uhren-Test nach Shulman (Clock-Completions-Test)
- DemTect - Test
- ADAS-cog.-Test
- SIDAM - Test
- Fremdbeurteilungsskala: Global Deterioration Scale (GDS)
Krankheitsverlauf:
Bei der schleichend fortschreidenden Demenz werden in der Regel 3 Krankheitsstadien unterschieden:
Stadium I
- Gedächtnisstörungen, neue Informationen werden nicht mehr gespeichert
- Wortfindung und Präzision des Ausdrucks beeinträchtigt
- Gestörte zeitliche und örtliche Orientierung,
- Gestörtes Denkvermögen, Uneinsichtigkeit
Stadium II
- Zunahme der Gedächtnisstörung, vergessen von Namen vertrauter Personen
- Innere Unruhe, zielloses Wandern
Zeitgefühl nicht mehr vorhanden - Beeinträchtigung der Selbstversorgung im Bereich der Grundbedürfnisse wie Anziehen, Waschen, Essen
- Halluzinationen. Illusionäre Verkennung
Stadium III
- Probleme beim Essen
- Sturzgefahr
- Kontrollverlust von Blase und Darm
- Familienmitglieder werden nicht mehr erkannt
- Gangstörungen, Stürze
- im Verlauf Verfall der körperlichen Kräfte, Bettlägerigkeit
Eine genauere Einteilung der Krankheitsphasen und der Hilfsbedürftigkeit erfolgt mit Hilfe der Global Deterioration Scale (GDS) nach Reisberg.
Schweregradeinteilung nach der Reisbergskala:
| Globale Skala für Zunahme der Hilfsbedürftigkeit (GDS). | ||
|---|---|---|
| Stadium | Beispiel des Defizits | |
| 1. | Keine kognitive Abnahme entweder durch subjektive Bewertung oder durch klinisches Interview | |
| 2. | Sehr milde kognitive Abnahme | Subjektive Beobachtung des Gedächtnisverlustes z.B., wohin man vertraute Gegenstände gelegt hat. Kein objektiver Beweis des Verlustes im klinischen Interview |
| 3. | Milde kognitive Abnahme | Verringerte Leistung bei komplexen Aufgaben in Beruf und Gesellschaft. Objektiver Beweis der Beeinträchtigung nur im intensiven Interview zu erreichen |
| 4. | Gemäßigte kognitive Abnahme | Unsicherheiten bei den Aufgaben des täglichen Lebens. Verringerte Fähigkeit, komplizierte Aufgaben durchzuführen., Verringerte Fähigkeit in Buchhaltung, Einkaufen etc.. |
| 5. | Gemäßigt bis starke kognitive Abnahme | Benötigt Hilfe bei der Wahl der Kleidung, beim Entscheid zum Baden. Tagesablauf muß organisiert werden. |
| 6. | Starke kognitive Abnahme | Kein Bezug mehr zu den tagtäglichen Ereignissen. Zunehmende Schwierigkeiten mit dem Kleiden und dem Baden. Probleme mit dem selbständigen Toilettengang. Emotionale Änderungen und Verhaltensauffälligkeiten können auftreten. Harn- und Stuhlinkontinenz |
| 7. | Sehr starke kognitive Abnahme | Sprechvermögen deutlich beeinträchtigt. Verlust der grundlegenden psychomotorischen Fähigkeiten |
Reisberg, B., Ferris, S.H., de Leon, M.J., and Crook, T., American Journal of Psychiatry, 139:1136-1139, 1982.
Therapie:
Die Therapie richtet sich nach der Art der Grunderkrankung und erfolgt nach den Leitlinien der Deutschen Gesellschaft für Psychiatrie, Psychotherapie und Nervenheilkunde (DGPPN).
Ein Schwerpunkt der Abteilung ist die Erfassung und Behandlung demenzassoziierter Begleiterkrankungen wie Bewegungsstörungen (insbesondere Gangstörungen), Störungen der Nahrungs-und Flüssigkeitsaufnahme, Inkontinenz, Verhaltensauffälligkeiten, u.a.)
14. Auffassen können
Das Item 14. "Auffassen können" und 15. "Ausdrücken" untersucht den Patienten hinsichtlich seiner sprachlichen Fähigkeiten. Zum Tragen kommen hier größtenteils Patienten mit Schlaganfall und Beeinträchtigung des Sprachzentrums. Ein weiterer nicht zu vernachlässigender Patientenanteil mit Störungen der Sprache und Auffassung betreffen degenerativen Hirnabbauprozesse wie Morbus Alzheimer oder fortgeschrittene Parkinsonerkrankungen.
Sprach- oder Auffassungsstörungen werden mit Hilfe von Sprachtests (z.B. Aachener Aphasie Test) untersucht. Die klassischen Hirnleistungsstörungen der Demenzerkrankungen erfordern spezifische Hirnleistungstests (siehe Hirnleitungstests). Nach Definition der Störung wird eine sprachtherapeutische, verhaltenstherapeutische oder medikamentöse Behandlung eingeleitet.
15. Ausdrücken
Das Item 14. "Auffassen können" und 15. "Ausdrücken" untersucht den Patienten hinsichtlich seiner sprachlichen Fähigkeiten. Zum Tragen kommen hier größtenteils Patienten mit Schlaganfall und Beeinträchtigung des Sprachzentrums. Ein weiterer nicht zu vernachlässigender Patientenanteil mit Störungen der Sprache und Auffassung betreffen degenerativen Hirnabbauprozesse wie Morbus Alzheimer oder fortgeschrittene Parkinsonerkrankungen.
Sprach- oder Auffassungsstörungen werden mit Hilfe von Sprachtests (z.B. Aachener Aphasie Test) untersucht. Die klassischen Hirnleistungsstörungen der Demenzerkrankungen erfordern spezifische Hirnleistungstests (siehe Hirnleitungstests). Nach Definition der Störung wird eine sprachtherapeutische, verhaltenstherapeutische oder medikamentöse Behandlung eingeleitet.
16. Hören
Hörstörungen
Die Empfindlichkeit des Gehörs nimmt ab dem 20. Lebensjahr langsam kontinuierlich ab. Im höheren Lebensalter ist der Übergang zur Altersschwerhörigkeit (Presbyakusis) oft fließend. Für die Orientierung und Kommunikation werden 3 Bewußtseinsgrade beschrieben. Die Hörkulisse bindet den Menschen an seine Umgebung (Orgelmusik in der Kirche), die Warngeräusche vermitteln die Wahrnehmung von Gefahrenquellen (Heranfahren eines Autos) und die Kommunikation ermöglicht die zwischenmenschliche Verständigung. Hörstörungen beeinträchtigen somit weite Bereiche der Kommunikation und des seelischen Wohlbefindens. Sie erfordern Konzentration und führen häufig zu Überforderung bis hin zu Rückzugstendenzen mit Vermeiden eines gesellschaftlichen Zusammenseins.
Hörstörungen führen während der Krankenhausbehandlung nicht selten zu Missverständnissen sowie zur Ablehnung von therapeutischen und diagnostischen Anwendungen. Um einen Behandlungsplan umsetzen zu können, bedarf es jedoch der Aufklärung, des Einverständnisses und der Motivation des Patienten. Hörproblemen können somit den Therapieerfolg gefährden.
Die Evaluation von Hörproblemen erfolgt mit Hilfe des Whisper-Tests. Die Hauptleistung der Untersuchung liegt in der Abklärung der akustischen Kommunikationsfähigkeit, sowie dem Gebrauch von Hilfsmitteln (Hörgeräte).
Hörstörungen stellen während des stationären Aufenthaltes selten eine ohrenfachärztliche Behandlungsoption dar. Es handelt sich eher um ein Handicap im Sinne einer wenig beeinflussbaren Störgröße in der Therapieplanung.
Von der Altersschwerhörigkeit muss die kausal gut therapierbare Schwerhörigkeit anderer Ursachen abgegrenzt werden. Hierunter fallen z.B.
- Cerumen obturans (Ohrschmalspfropf)
- Gehörgangsfremdkörper
- Otitis externa (Gehörgangsentzündung)
- Trommelfellverletzungen
- Mittelohrentzündungen
Altersschwerhörigkeit
Die Altersschwerhörigkeit betrifft überwiegend die hohen Frequenzen, ist nahezu immer symmetrisch und wird als ein multifaktorielles echtes Krankheitsgeschehen bezeichnet. Begründet wird die Erkrankung durch einen Verlust von Haarzellen im Innenohr sowie der Degeneration von Hörnerven im Bereich der Schallleitung als auch Schallverarbeitung. Sind Hörfrequenzen bereits im Hauptsprachbereich gestört, ergeben sich Diskriminations-störungen, die das Hören im Raum mit Nebengeräuschen oder mehreren Gesprächspartnern erschweren. Zur Therapie der Altersschwerhörigkeit bleibt zuletzt oft nur die Hörgeräteversorgung. Beim Erlernen der Bedienung der mittlerweile technisch sehr ausgereiften Geräte muß der Lernfähigkeit des älteren unbedingt Patienten Rechung getragen werden.
Hör-Handicap-Fragebogen
| Antwort | ||||
|---|---|---|---|---|
| ja | manchmal | nein | ||
| 1. | Verunsichert Sie Ihr Hörproblem, wenn Sie mit anderen Leuten zusammentreffen? | |||
| 2. | Fühlen Sie sich wegen Ihres Hörproblems manchmal frustriert, wenn Sie mit Familienangehörigen sprechen? | |||
| 3. | Haben Sie Schwierigkeiten, jemanden zu verstehen, der nur flüstert? | |||
| 4. | Fühlen Sie sich durch Hörprobleme behindert? | |||
| 5. | Macht Ihnen Ihr Hörproblem beim Besuch von Freunden, Verwandten oder Nachbarn Schwierigkeiten? | |||
| 6. | Gehen Sie wegen Ihres Hörproblems seltener zur Kirche, als Sie es möchten? | |||
| 7. | Führt Ihr Hörproblem zu Auseinandersetzungen mit Familienmitgliedern? | |||
| 8. | Macht Ihnen Ihr Hörproblem beim Fernsehen oder Radiohören Schwierigkeiten? | |||
| 9. | Haben Sie das Gefühl, dass Ihre Hörschwierigkeit Ihr persönliches oder soziales Leben einschränkt oder beeinträchtigt? | |||
| 10. | Macht Ihnen Ihr Hörproblem bei einem Restaurantbesuch mit Angehörigen oder Freunden Schwierigkeiten? | |||
| ....... x 4 | ....... x 2 | ....... x 0 | ||
| ................ (Total) | (0-40) | |||
17. Sehen
Sehbehinderung
 2/3 der 500.000 bis 800.000 Sehbehinderten in der Bundesrepublik Deutschland sind über 60 Jahre alt. Sehbehinderung führt zur Beeinträchtigung der Lesefähigkeit bis hin zum Verlust der Selbständigkeit. Für zahlreiche Tätigkeiten des täglichen Lebens ist das Lesen wie Zeitungen, Kontoauszüge, Briefe, Telefonbücher etc. von entscheidender Bedeutung. Bei Beeinträchtigung des Sehens stellen sich häufig Probleme im sozialen Umfeld ein, nicht selten entwickeln sich psychische Probleme. Die Sehbehinderungen beziehen sich aber nicht nur auf die Verschlechterung der Sehschärfe, häufig liegen auch Gesichtsfeldausfälle, Farbsinnstörungen, Blendungsempfindlichkeit, gestörtes Dämmerungssehen bis hin zur Nachtblindheit vor.
2/3 der 500.000 bis 800.000 Sehbehinderten in der Bundesrepublik Deutschland sind über 60 Jahre alt. Sehbehinderung führt zur Beeinträchtigung der Lesefähigkeit bis hin zum Verlust der Selbständigkeit. Für zahlreiche Tätigkeiten des täglichen Lebens ist das Lesen wie Zeitungen, Kontoauszüge, Briefe, Telefonbücher etc. von entscheidender Bedeutung. Bei Beeinträchtigung des Sehens stellen sich häufig Probleme im sozialen Umfeld ein, nicht selten entwickeln sich psychische Probleme. Die Sehbehinderungen beziehen sich aber nicht nur auf die Verschlechterung der Sehschärfe, häufig liegen auch Gesichtsfeldausfälle, Farbsinnstörungen, Blendungsempfindlichkeit, gestörtes Dämmerungssehen bis hin zur Nachtblindheit vor.
Die Sehbeeinträchtigung stellt während des stationären Aufenthaltes selten eine augenfachärztliche Behandlungsoption dar. Es handelt sich eher um ein Handicap im Sinne einer wenig beeinflussbaren Störgröße in der Therapieplanung.
Zur Evaluation der Sehbehinderung kommen Sehfragebögen sowie die Snellen-Tafel zur Anwendung. Je nach Befund erfolgt eine Hilfsmittelverordnung (z.B. Lupen, elektronisch vergrößernde Sehhilfen, Fernrohrbrillen).
SnellenTafel
Die Abschätzung der Sehschärfe erfolgt mit Leseprobetafeln, auf denen einzelne Buchstaben, Zahlen oder Bilder in einer bestimmten Entfernung noch erkannt werden müssen. Sie sind auf einen Normalvisus geeicht. Die bekannteste Leseprobetafel ist der Snellen-Index oder die Pflügerschen Haken.
18. Motivation
Emotionale Störungen im Alter sind bis heute nur unzureichend erforscht. Der Anstieg an Traurigkeit und Depression wird vermutet und ist aufgrund fehlender Untersuchungen bisher nicht belegt. Unter Motivation versteht man die Bereitschaft oder das Bestreben ein bestimmtes Ziel zu erreichen. Das bedeutet für geriatrische Patienten die Motivation zur raschen Genesung oder Wiederherstellung der Selbständigkeit. Aufgrund der Schwere der Erkrankung, dem nur zögerlichen Heilungsverlauf mit häufigen Rückschlägen und der unklaren Prognose, ist die Motivation geriatrischer Patienten häufig gebrochen. Die Motivation ist jedoch für die Genesung eine wichtige Voraussetzung. Durch eine rasche Integration in den Stationsablauf werden soziale Komponenten gefördert (gemeinsamer Speisesaal) und die Aktivitäten des täglichen Lebens wieder aufgenommen. Die krankengymnastisch und pflegerisch angeleitete Mobilisierung erweitert den körperlichen Bewegungsradius und stellt häufig die beste Motivation dar. Handelt es sich um eine depressive Stimmungslage mit Störung des Antriebs oder der Zuversicht wird gegebenenfalls eine medikamentöse antidepressive Therapie eingeleitet.
19. Depressivität
Depressionen sind im Alter die häufigsten psychischen Störungen. Ca.10 bis 45 % der älteren Menschen leiden unter Depressionen, wobei bei der bundesweiten statistischen Erfassung sicherlich eine hohe Dunkelziffer zu vermuten ist. Depressionen gehen mit einer erhöhten Erkrankungsrate und Sterblichkeit einher, Verschlechtern die Prognose anderer Erkrankungen und bergen ein hohes Risiko zur Selbsttötung (Suizid). Depressive Störungen im Alter werden oft nicht erkannt und nicht oder nur unzureichend behandelt. Ältere Menschen suchen eher nach körperlichen Ursachen für ihre Probleme und sprechen selten über ihre psychischen Probleme, sie klagen häufig über Verstopfung, Appetitlosigkeit, innere Unruhe mit Bewegungsdrang, Schwindel und Schlafstörungen. Von der Umwelt werden die Anzeichen einer Depression meist nicht als Krankheit erkannt, sondern dem normalen Alterungsprozess zugeschrieben. Da die Anzeichen einer Altersdepression oft durch andere Krankheitsbilder verschleiert werden, fällt es häufig auch Fachpersonal schwer, eine Depression zu erkennen. Darüber hinaus können kognitive Leistungseinbussen oder gleichzeitig bestehende internmedizinische bzw. neurologische Erkrankungen zur falschen Interpretation einer depressiven Symptomatik Anlass geben. In differentialdiagnostischer Hinsicht muss die Depression im Alter in erster Linie von der Demenz abgegrenzt werden. Auch Depressionen gehen mit Konzentrationsstörungen und Gedächtniseinbussen einher, die aber im Gegensatz zur Demenz weitgehend reversibel sind.
Eine Depression kann durch zahlreiche Faktoren ausgelöst werden
- der normale Alterungsprozess (anderer Hirnstoffwechsel begünstigt Depression)
- Begleiterkrankungen lösen eine reaktive Depression aus (z.B. Demenz, Herz-Kreislauf-Krankheiten oder Krebs
- Nährstoffmangel (häufig Mangel an Vitamin B12 und Folsäure)
- bestimmte Medikamente können das Risiko einer Depression erhöhen
- besondere Lebensereignisse (Gesundheitsprobleme, finanzielle Probleme, Todesfälle/ schwere Erkrankungen von Angehörigen, etc.)
- auch der stationäre Krankenhausaufenthalt mit der Realisierung der eigenen Hilfsbedürftigkeit kann eine depressive Stimmungslage auslösen
Während des stationären Aufenthaltes gilt es auch die psychische Verfassung abzufragen. Bestehen Hinweise für eine Depression, so werden Fragebögen zur Evaluation der Stimmung und Befindlichkeit angewendet (Hamilton-Depressions-Skala, Geriatrische-Depressions-Skala nach Yesavage). Besteht darüber hinaus ein diagnostischer oder therapeutischer Interventionsbedarf, so erfolgt die weitere Behandlung in Zusammenarbeit mit der Gerontopsychiatrischen Abteilung im Hause.
20. Ruhen & Schlafen
Der natürliche Alterungsprozess bringt auch Veränderungen im Schlaf mit sich. Ältere Menschen klagen vor allem über Durchschlafstörungen und frühes Aufwachen. Ca. 40% der über 70-jährigen leiden an Schlafstörungen. Der Schlaf wird störanfälliger für Außenreize und wird durch zahlreiche Faktoren beeinflusst. Eine typische Ursache für Schlafstörungen in Institutionen sind Umgebungsfaktoren wie z.B. Lärm, verursacht durch Mitpatienten, oder Geräusche auf dem Flur, ungewohnte Temperaturen, ungewohnte und als unbequem empfundene Lagerung, sowie Veränderungen des gewohnten Milieus und Tagesrhythmus. Aber auch die negativen Einflüsse chronischer Erkrankungen wie Asthma und andere Atemwegserkrankungen sowie Herzerkrankungen oder Schmerzen beeinflussen den Nachtschlaf. Für eine rasche Genesung ist ein erholsamer Schlaf jedoch eine Grundvoraussetzung. Erst wenn alle nicht medikamentösen Ansätze zur Schlafförderung ausgeschöpft sind ( optimale Schlafumgebung, Einhalten von Schlafritualen, Tagesschlaf reduzieren, Vermeiden von unerwünschten Arzneimittelwirkungen) kommen Beruhigungsmittel (zunächst auf pflanzlicher Basis) oder Schlaftabletten zum Einsatz. Es wird jedoch streng darauf geachtet, dass die Schlafmedikation nur vorübergehend verordnet wird, um die Gefahr eine Abhängigkeit zu vermeiden.
21. Situative Anpassung - Psychosoziales Verhalten
Der Krankenhausaufenthalt bedeutet für viele Patienten eine außerordentliche Belastung für Körper und Seele. Die stationäre Aufnahme führt zu einem Wechsel der Bezugs- oder Pflegepersonen, sowie zur Änderung des örtlichen Umfeldes. Hier bedarf es einer entsprechenden Flexibilität, um auf neue Situationen adäquat reagieren zu können. Die Flexibilität ist jedoch im Alter insbesondere bei Pflegebedürftigen aufgrund einer häufig jahrelangen personellen Abhängigkeit eingeschränkt. Die plötzliche Änderung der Lebensumstände im Krankenhaus ist allzu oft ein Auslöser für aggressives Verhalten oder emotionalen Rückzug. Die eingeschränkte situative Anpassungsfähigkeit im Alter erfordert eine individuelle und einfühlsame Versorgung durch das gesamte geriatrische Team, bei der die alterstypischen Bedürfnisse und Wünsche des Patienten berücksichtigt werden.
22. verfügbare Bezugsperson
Die Spannweite der Hilfsbedürftigkeit im Alter ist groß und reicht von Bereitstellen einfacher Hilfsmittel zur Sicherung der Selbständigkeit bis hin zur personellen Hilfe bei den basalen Verrichtungen der Dinge des täglichen Lebens wie Essen anreichen oder Hilfe beim An- und Auskleiden. Bezugspersonen oder pflegende Angehörige sind für die Sicherung der häuslichen Versorgung von entscheidender Bedeutung. Der weitaus größte Teil der pflegebedürftigen deutschen Bürger wird durch Ihre Angehörige versorgt.
Nach den Ergebnissen der Pflegestatistik des statistisches Bundesamtes 1999 wurden nahezu drei Viertel (72 % bzw. 1,44 Mio.) der Pflegebedürftigen zu Hause versorgt. 1,03 Mio. dieser Pflegebedürftigen erhielten ausschließlich Pflegegeld, das bedeutet, sie wurden in der Regel zu Hause allein durch Angehörige versorgt. Weitere 415.000 Pflegebedürftige lebten ebenfalls in Privathaushalten jedoch mit teil - oder vollständiger Pflege durch ambulante Pflegedienste. Nur 28 % (573.000) wurden in Pflegeheimen betreut.
Für die Therapieplanung und - durchführung spielt die soziale Situation und die Beziehung zu den Angehörigen eine wichtige Rolle, da das Therapieziel entscheidend davon abhängt, in welche Wohn- oder Pflegeverhältnisse der Patient zurückkehrt. Dabei sind familiäre Bindungen ebenso wichtig wie die baulichen Gegebenheiten. Die Abfrage über das Item 22 der Rosette ermöglicht rasch das Einbeziehen der verfügbaren Bezugspersonen, sowie die Graduierung der Hilfsbedürftigkeit. Besteht darüber hinaus ein weiterer Handlungsbedarf in der Organisation der nachstationären Weiterversorgung, so erfolgt die Kontaktaufnahme durch unseren Sozialdienst, der unterstützende Angebote aufzeigt und deren Umsetzung einleitet.

